Диагностика и лечение острой кишечной непроходимости
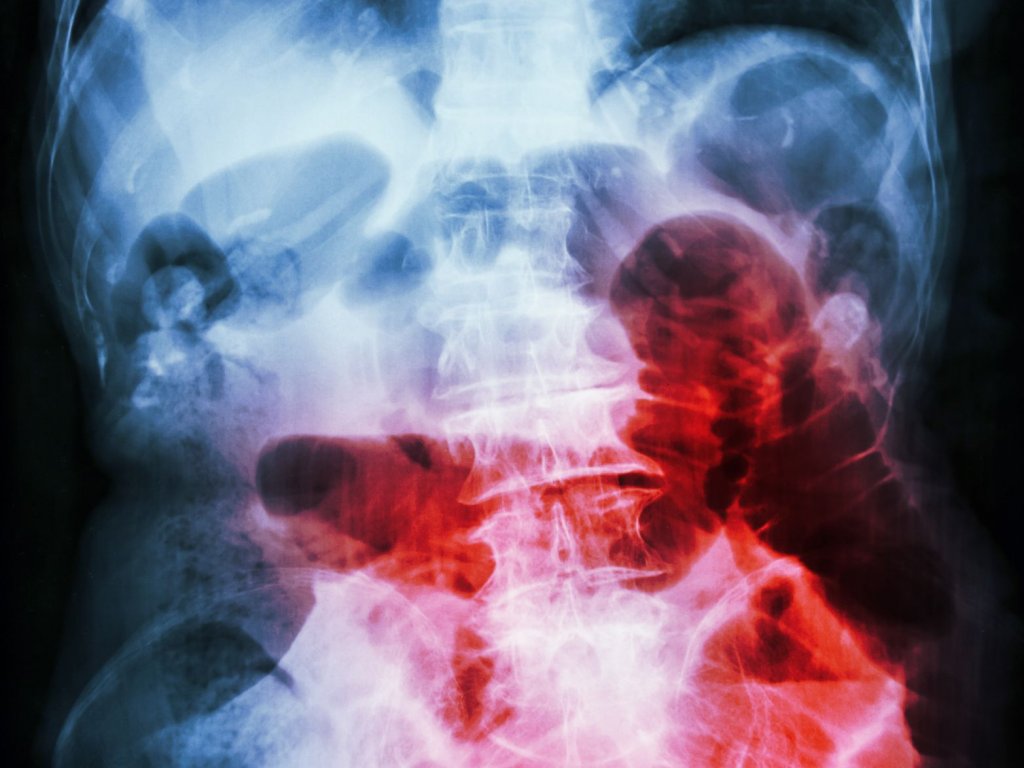
Острая кишечная непроходимость – одна из сложных проблем в плане диагностики и лечения, с которой часто встречаются врачи отделения хирургической онкологии Юсуповской больницы. Несмотря на современные достижения абдоминальной хирургии и послеоперационной интенсивной терапии, летальность больных острой кишечной непроходимостью составляет 17-21%. Основной причиной неблагополучного исхода является поздняя обращаемость пациентов и диагностические ошибки врачей общей практики на догоспитальном этапе.
Острая кишечная непроходимость представляет собой состояние, проявляющееся схваткообразными болями в области живота, задержкой стула, газов, а также тошнотой и рвотой. Сначала отмечается усиление кишечной моторики, затем – полное исчезновение двигательной активности кишечника, что сопровождается вздутием живота, беспокойством, повышением температуры тела и снижением артериального давления.
Выбор тактики лечения зависит от диагностированной формы патологии. Основной метод, применяемый для лечения острой кишечной непроходимости в Юсуповской больнице – хирургическое вмешательство (при странгуляционной непроходимости – экстренной операции). Пациентам с обтурационной непроходимостью и наличием возможности в ходе колоноскопии проведения зонда может быть назначена комплексная консервативная терапия:
Причины и виды острой кишечной непроходимости
Различают острую кишечную непроходимость опухолевого и неопухолевого происхождения. Заболевание чаще развивается у пациентов, страдающих злокачественными новообразованиями толстого кишечника, чем у больных раком тонкой кишки. Динамическая кишечная непроходимость может быть паралитической и спастической. Паралитическая острая кишечная непроходимость развивается во время почечной или печёночной колики и в послеоперационном периоде. Причиной спастической кишечной непроходимости является сужение фрагмента кишечника вследствие свинцовой интоксикации, глистной инвазии.
Механическая острая кишечная непроходимость бывает странгуляционной, обтурационной и смешанной. При странгуляционной кишечной непроходимости сужение просвета кишки сочетается со сдавлением брыжейки спайками, заворотом тонкой или сигмовидной кишок, ущемлённой грыжей. Странгуляционная кишечная непроходимость чаще возникает при поражении тонкого кишечника.
Обтурационная кишечная непроходимость сопровождается сужением просвета кишки изнутри. Она развивается при наличии раковой опухоли в кишечнике. Брыжейка в патологический процесс не вовлекается. Просвет кишки может закрываться камнями желчного пузыря, аскаридами и различными инородными телами («провалившимся» в просвет кишки перевязочным материалом, ошибочно оставленным в брюшной полости во время операции). Смешанной формой острой кишечной непроходимости является инвагинация приводящего отдела в отводящий отдел кишки. Она бывает странгуляционной и обтурационной.
По уровню расположения препятствия для движения пищевых масс различают высокую (при локализации опухолей в правых отделах ободочной кишки) и низкую, при расположении новообразований в левых отделах ободочной кишки и в прямой кишке, острую кишечную непроходимость. Острая кишечная непроходимость в зависимости от степени нарушения пассажа кишечного содержимого бывает полной и частичной.
Симптомы кишечной непроходимости
В зависимости от степени компенсации различают 3 вида острой кишечной непроходимости:
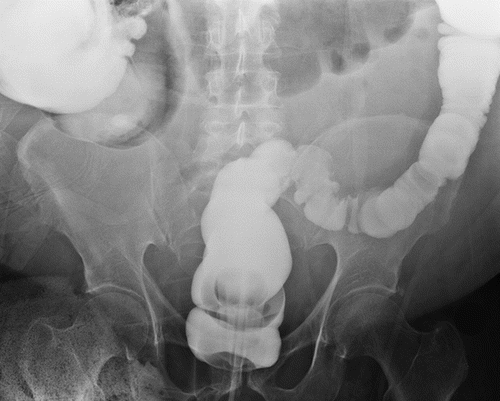
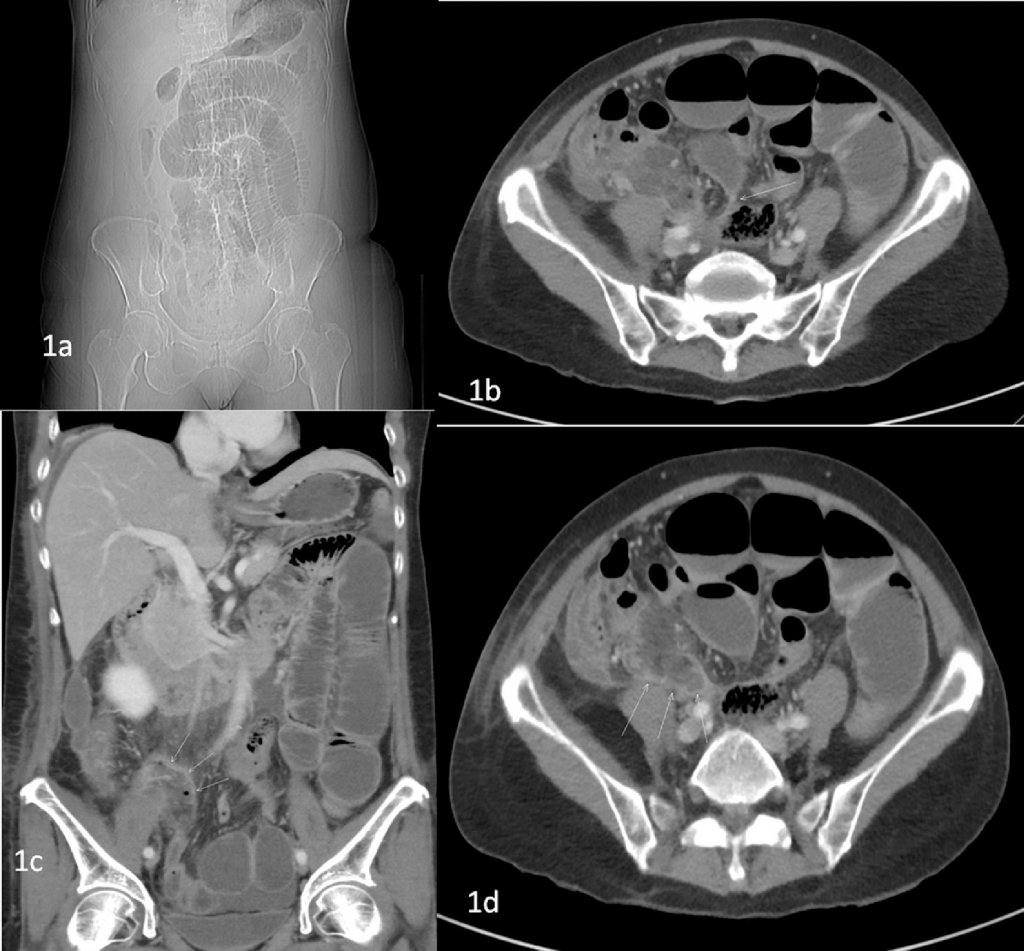
- Компенсированную – у пациента периодически возникают запоры, которые сопровождается затруднением отхождения газов и задержкой стула. На обзорной рентгенограмме брюшной полости хирурги-онкологи выявляют пневматизацию ободочной кишки с единичными уровнями жидкости в ней;
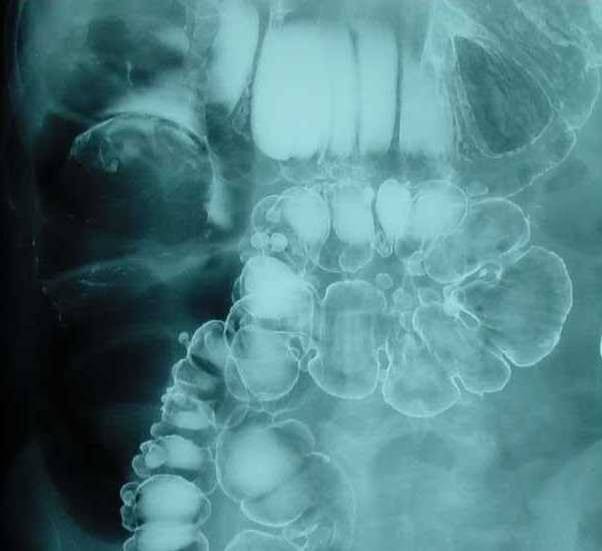
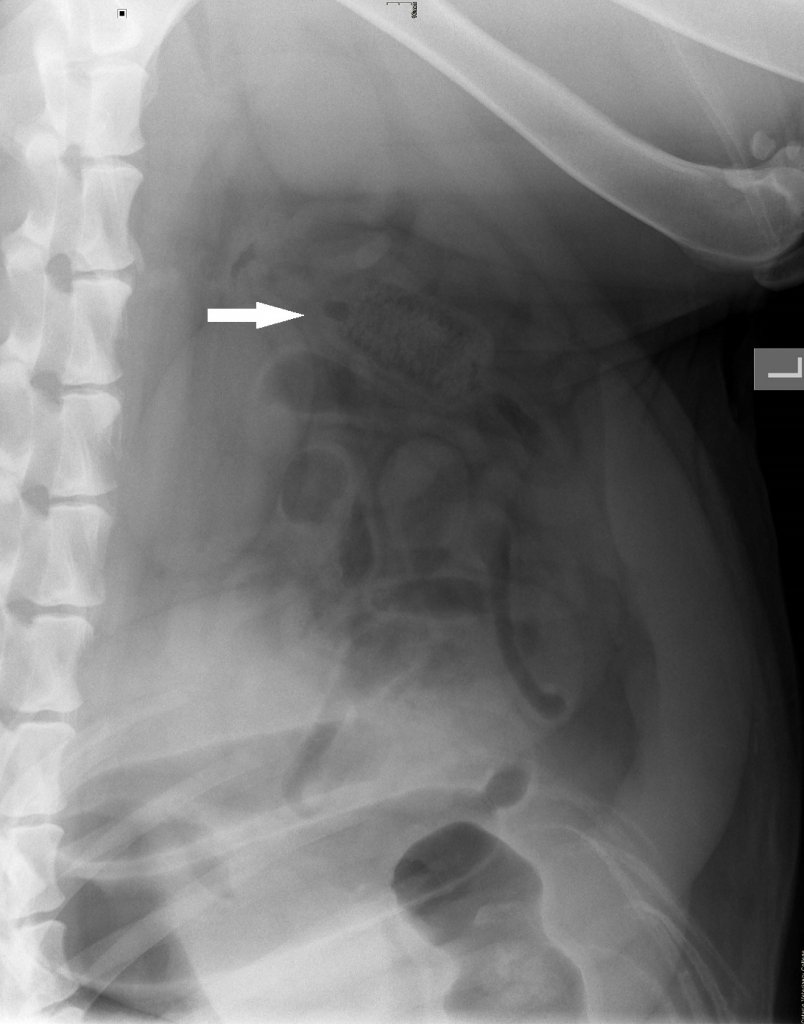
- Субкомпенсированную – задержка стула и газов менее трёх суток. На обзорной рентгенограмме определяются тонкокишечные арки, пневматоз (избыточное количество газов в кишечнике) и чаши Клойбера (горизонтальные уровни жидкости) в петлях кишечника, расположенных в правой половине живота. Признаки полиорганной дисфункции отсутствуют;
- Декомпенсированную – пациенты отмечают задержку стула и газов более трёх суток. Имеют место рентгенологические признаки как тонкокишечной, так и толстокишечной непроходимости. Тонкокишечные уровни и арки расположены во всех отделах брюшной полости. У пациента возникает рвота застойным содержимым. Определяются признаки нарушения функции многих внутренних органов.
Пациенты, страдающие острой кишечной непроходимостью опухолевого происхождения, чаще предъявляют следующие жалобы:
|
Необъяснимое снижение веса при полноценном питании |
Схваткообразные боли, вздутие живота |
|
Неотхождение газов |
Отсутствие стула |
Характерным признаком странгуляционной кишечной непроходимости является наличие выраженных постоянных болей в животе и периодически возникающих на этом фоне схваткообразных болей. Ведущий симптом высокой острой кишечной непроходимости – рвота. При данной форме кишечной непроходимости могут отходить газы и выделяться во время дефекации кал в связи с опорожнением тонкой и толстой кишки ниже места препятствия. Это порой приводит врачей общей практики к неправильной трактовке клинической картины заболевания, поздней диагностике острой кишечной непроходимости и запоздалому направлению пациента на консультацию к хирургу.

Лечение острой кишечной непроходимости
Всех больных с подозрением на острую кишечную непроходимость срочно госпитализируют в отделение хирургии. При наличии сомнения в диагнозе острой механической кишечной непроходимости, отсутствии симптомов воспаления брюшины, хирурги проводят консервативные лечебно-диагностические мероприятия по подтверждению или исключению острой кишечной непроходимости, определяют её природу и уровень нарушения проходимости кишечника.
При инфекционно-септических осложнениях врачи начинают проводить антибактериальную терапию.
Хирурги проводят декомпрессию проксимальных отделов желудочно-кишечного тракта путём аспирации содержимого через назогастральный или назоинтестинальный зонд. Очистительные и сифонные клизмы в ряде случаев позволяют в ряде случаев добиться опорожнения отделов толстой кишки, расположенных выше препятствия. Постановку сифонных клизм при острой кишечной непроходимости в клинике хирургии осуществляют исключительно врачи.
Характер и объём инфузионной терапии определяют совместно с анестезиологом-реаниматологом. Пациентов с компенсированной острой кишечной непроходимостью оперируют в плановом порядке. Если установлена опухолевая природа острой кишечной непроходимости, хирурги, во избежание рецидива непроходимости, на фоне указанной консервативной терапии выполняют отсроченную операцию в течение не более 10 суток от установленного диагноза, не выписывая пациента на амбулаторное лечение.
Пациентам с острой кишечной непроходимостью в отделении хирургической онкологии проводят стентирование опухоли. В просвет кишечника с помощью эндоскопа хирурги устанавливают на уровне опухоли саморасширяющуюся сетчатую систему (self-expanding metallic stents). После установки стент расширяется, раздвигает ткань злокачественного новообразования, благодаря чему восстанавливается просвет кишечника.
Разрешение кишечной непроходимости позволяет избежать выполнения экстренного или срочного оперативного вмешательства. Хирурги получают возможность подготовить пациента к плановому оперативному вмешательству. В некоторых случаях после ликвидации острой кишечной непроходимости онкологи клиники хирургии выполняют операцию с формированием первичного анастомоза, без наложения превентивной кишечной стомы.
При наличии множественных метастазов или поражения более 25 % объёма печени в сочетании с тяжелым общим состоянием пациента, тяжёлым малокровием, риск от проведения хирургического вмешательства выше, чем возможный положительный эффект. В таких случаях после обсуждения на заседании Экспертного Совета ведущие хирурги-онкологи принимают решение об установке колоректальных стентов.
При отсутствии положительного эффекта от консервативной терапии, нарастании или сохранении симптомов острой кишечной непроходимости, хирурги выполняют срочную операцию. Иногда объём хирургического вмешательства хирурги вынуждены свести к выполнению дренирующей операции. Формирование проксимальной разгрузочной илеостомы или колостомы выполняют при отсутствии следующих осложнений со стороны первичной опухоли:
|
Перфорации; |
Абсцедирования |
|
Кровотечения |
Диастатических разрывов и перфорации отделов ободочной кишки, которые расположены проксимальнее злокачественной опухоли |
Если такие осложнения имеют место, хирурги вынуждены выполнить после стабилизации состояния пациента первичную резекцию кишки без формирования анастомоза. Если злокачественная опухоль расположена в правых отделах ободочной кишки, онкохирурги выполняют операцию по типу Лахея, при левосторонней локализации новообразования выполняется операция Гартмана. Если во время оперативного вмешательства хирург обнаруживает ишемические и некротические изменения кишечной стенки, перфорацию проксимально расположенных отделов ободочной кишки, он производит её резекцию в пределах неизменённых тканей. Удаление первичного новообразования независимо от стадии заболевания выполняют при наличии следующих условий:
- Эффективности консервативного лечения;
- Стабилизации состояния пациента;
- Резектабельность опухоли;
- Отсутствие диссеминированных форм канцероматоза и перитонита;
- Переносимости операции.
Предпочтительным способом завершения резекции толстой кишки, выполненной по поводу острой кишечной непроходимости опухолевого генеза, является формирование одноствольной колостомы или илеостомы. Одномоментное восстановление кишечной трубки врачи отделения хирургической онкологии выполняют лишь во время формирования тонкотолстокишечного анастомоза при наличии особо благоприятной клинической ситуации, когда кишечная непроходимость расценивается как компенсированная. Завершают операцию дренированием брюшной полости. После операции медицинский персонал профессионально осуществляет уход за раной, дренажами и стомой.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Специалисты по направлению
Стоимость
Наши палаты
Палата Стандартная
- Многофункциональная кровать с электроприводом для подбора оптимального положения
- Противопролежневый матрас.
- Шкаф для одежды.
- Прикроватная тумба-трансформер.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Шкаф для хранения одежды.
- Телевизор, Wi-Fi.
- Собственная ванная комната.
- Возможно размещение с сиделкой или родственником.
Палата Делюкс
- Современная многофункциональная кровать Stryker с электроприводом для подбора оптимального положения
- Противопролежневый матрас.
- Современное оборудование высокого уровня.
- Дизайнерский интерьер.
- Увеличенная площадь палаты.
- Прикроватная тумба-трансформер.
- Гардероб.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Смарт телевизор, Wi-Fi.
- Собственная ванная комната.
- Встроенные поручни в ванной комнате.
- Возможно размещение с сиделкой или родственником.
Палата Люкс
- Уединенная палата с дополнительной гостевой зоной, поражающая своей роскошной обстановкой.
- Современная многофункциональная кровать Stryker с электроприводом для подбора оптимального положения.
- Шторы с электроприводом зонирующие пространство.
- Противопролежневый матрас.
- Современное оборудование высокого уровня.
- Дизайнерский интерьер премиального уровня с гостевой зоной.
- Увеличенная площадь палаты.
- Прикроватная тумба-трансформер.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Собственная гардеробная.
- Смарт телевизор, Wi-Fi.
- Собственная ванная комната с санузлом премиального класса.
- Встроенные поручни в ванной комнате.
- Возможно размещение с сиделкой или родственником.
Почему выбирают нас

В тихом зеленом районе
Москвы рядом с метро

Индивидуальный
лечащий врач

Персональный подход
к каждому пациенту

Возможность посетить
близкого круглосуточно

Наличие международных
сертификатов

Комфортное проживание
на уровне отеля

Трехразовое питание
из ресторана

Бесплатная психологическая
помощь в течение всего лечения
Мы постоянно совершенствуемся и стараемся соответствовать вашим ожиданиям!