Лечение плеврита в Москве
Комплексное обследование пациентов с патологией плевры и перикарда врачи отделения торакальной хирургии проводят с помощью современного оборудования ведущих европейских и американских производителей. Опытные рентгенологи выполняют рентгенографию органов грудной клетки с использованием аппаратов, обладающих высокой разрешающей способностью, полипозиционную плеврографию, компьютерную томографию. При наличии плеврокожного свища в ряде случаев во время компьютерной томографии торакальные хирурги проводят фистулографию.
Ультразвуковое исследование плевральных полостей выполняют для определения точки безопасного и адекватного дренирования плевральной полости в случае наличия осумкований. Для окончательного установления диагноза торакальные хирурги проводят диагностическую пункцию плевральной полости. Фибробронхоскопию врачи отделения торакальной хирургии проводят с помощью новейшей эндоскопической аппаратуры.
При наличии гнойного плеврита хирурги выполняют паллиативные операции (видеоторакоскопическую санацию и дренирование плевральной полости), или радикальные оперативные вмешательства (плеврэктомию, декортикацию, резекцию лёгкого). Торакальные хирурги индивидуально подбирают каждому пациенту оптимальный метод лечения.
Мультисистемный подход к лечению пациентов (участие в лечебном процессе торакального хирурга, врача отделения реанимации и интенсивной хирургии, терапевта, кардиолога, специалистов клиники физической реабилитации) позволяют добиться впечатляющих результатов лечения особо тяжёлой категории больных эмпиемой плевры. Пациентам, страдающим перикардитом, проводят лечение аспирином, нестероидными противовоспалительными средствами, колхицином. При наличии большого количества выпота торакальные хирурги выполняют пункцию перикарда. Хирургические вмешательства по поводу кист и опухолей плевры врачи отделения торакальной хирургии выполняют с помощью новейшей аппаратуры.
Патологии плевры и перикарда
В отделении торакальной хирургии Юсуповской больницы созданы все условия, необходимые для эффективного лечения пациентов, страдающих патологии плевры и перикарда (тканевой оболочки сердца), аорты и легочного ствола. В отделении все палаты имеют европейский уровень комфортности. Клиника хирургии оснащена современным оборудованием ведущих европейских и американских производителей, которая позволяет оказывать пациентам специализированную медицинскую помощь на уровне мировых стандартов.
Врачи отделения торакальной хирургии в совершенстве владеют техникой традиционных и малоинвазивных оперативных вмешательств, широко применяют видеолапароскопические операции. Медицинский персонал профессионально выполняет все процедуры и манипуляции, осуществляет уход за пациентом. Персонал отделения внимательно относится к пожеланиям пациентов.
Тяжёлые случаи заболеваний плевры, перикарда и магистральных сосудов грудной полости обсуждаются на заседании Экспертного Совета. В его работе участвуют профессора, доктора и кандидаты медицинских наук, врачи высшей категории. Ведущие торакальные хирурги коллегиально вырабатывают оптимальную тактику ведения пациента.
Диагностика острой и хронической эмпиемы плевры
Эмпиема плевры – это осложнение других органов грудной полости, а не самостоятельная патология. Заболевание ещё называют гнойным плевритом, пиотораксом. Оно представляет собой скопление гноя или инфицированной жидкости в плевральной полости с вовлечением в воспалительный процесс обоих листков плевры и вторичным сдавлением легочной ткани.
Согласно рекомендациям Американского торакального общества, выделяет 3 клинико-морфологические стадии заболевания:
- Экссудативную;
- Фибринозно-гнойную;
- Организации.
В отечественной литературе до сих пор принято разделять эмпиему по характеру течения на острую и хроническую, выделять фазу обострения и фазу ремиссии. Хроническая эмпиема плевры всегда является исходом неизлеченного острого гнойного воспаления плевры. Переход острой эмпиемы плевры в хроническую форму заболевания происходит в течение 2-3 месяцев.
Отсутствие специфических анамнестических и физикальных признаков делает диагноз эмпиемы плевры невозможным без инструментальных методов диагностики. Для подтверждения диагноза «эмпиема плевры» врачи отделения торакальной хирургии применяют рентгенологические методы исследования, в том числе компьютерную томографию.
Отдельные, наиболее опасные и тяжёлые и опасные формы этого заболевания можно заподозрить клинически. Пиопневмоторакс – это разновидность острой эмпиемы плевры, которая возникает вследствие прорыва в плевральную полость легочного гнойника. Он проявляется признаками:
- Плевропульмональным шоком (за счёт раздражения воздухом и гноем обширного рецепторного поля плевры);
- Септическим шоком (вследствие обратного всасывания плеврой большого количества микробных токсинов);
- Клапанным напряжённым пневмотораксом с коллапсом лёгкого;
- Резким смещением средостения, сопровождающимся нарушением оттока крови в системе полых вен.
Посттравматические и послеоперационные, эмпиемы плевры развиваются на фоне следующих тяжёлых изменений, которые вызваны травмой или операцией:
- Нарушением целостности грудной клетки и связанными с ней расстройствами внешнего дыхания;
- Травмой лёгкого, которая предрасполагает к возникновению сообщения между бронхом и плевральной полостью;
- Кровопотерей;
- Наличием экссудата и свёртков крови в плевральной полости.
Хроническая эмпиема плевры характеризуется признаками хронической гнойной интоксикации. У пациентов отмечаются периодические обострения гнойного процесса в плевральной полости, которые протекают на фоне патологических изменений, поддерживающих хроническое гнойное воспаление: (гнойного хондрита, бронхиальных свищей, остеомиелита грудины, рёбер).
При хронической эмпиеме плевры образуется стойкая остаточная плевральная полость с толстыми стенками, которые состоят из мощных пластов плотной соединительной ткани. В прилегающих отделах легочной паренхимы развиваются склеротические процессы.
Для того чтобы выявить признаки интоксикации и гнойного воспаления, врачи отделения торакальной хирургии назначают общеклинические анализы крови и мочи, биохимические анализы крови. В острый период заболевания повышается количество лейкоцитов в периферической крови, увеличивается скорость оседания эритроцитов. Уже в первые дни болезни уменьшается количество эритроцитов в крови, гемоглобина, белков крови. Повышается уровень С-реактивного протеина, креатинкиназы, лактатдегидрогеназы, трансаминаз. Может повышаться содержание глюкозы в крови. В остром периоде эмпиемы существенного увеличивается содержание фибриногена плазмы, однако при далеко зашедшем гнойном истощении оно уменьшается вследствие нарушения синтеза этого белка в печени.
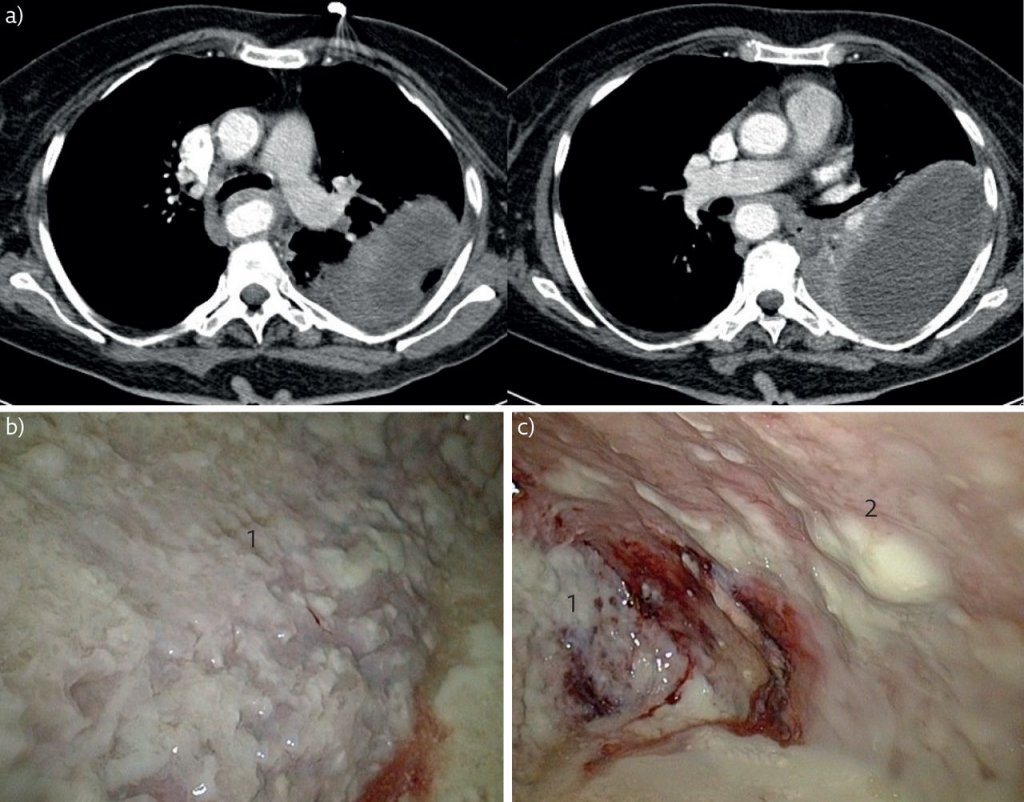
Происходит угнетение фибринолиза. Снижается объём циркулирующей крови за счет уменьшения содержания глобулина. Резкое уменьшение белков в крови ведёт к появлению отеков. При тяжёлом, запущенном хроническом гнойном процессе, формировании хронической почечной недостаточности вследствие амилоидоза почек повышается уровень аммония и креатинина в крови. В моче появляется альбумин, гиалиновые и зернистые цилиндры. При наличии длительной лихорадки или клинико-лабораторных признаков сепсиса проводят посев крови на стерильность. С помощью бактериоскопического исследования мокроты врачи отделения торакальной хирургии судят о причине деструкции.
Обзорную рентгенографию органов грудной клетки делают всем больным при подозрении на эмпиему плевры и, особенно, на пиопневмоторакс, после поступления в отделение торакальной хирургии. Она позволяет установить расположение патологического процесса, определить степень отграничения экссудата и его объём. Для точного определения размеров полости хронической эмпиемы, её конфигурации, состояния стенок (толщины, наличия фибринозных напластований), а также установления и уточнения локализации бронхоплеврального сообщения выполняют полипозиционную плеврографию, в том числе в латеропозиции. Для её проведения хирург вводит в плевральную полость через дренаж 20-40 мл водорастворимого контрастного вещества.
Компьютерную томографию органов грудной клетки врачи отделения торакальной хирургии выполняют для того, чтобы уставить характер поражения лёгкого, которое стало причиной эмпиемы плевры, определить расположение осумкований (для последующего выбора способа дренирования), определить наличие свища культи бронха. Самым достоверным методом верификации хронической эмпиемы плевры является мультиспиральная компьютерная томография. При наличии плеврокожного свища у больных с хронической эмпиемой в ряде случаев во время компьютерной томографии хирурги выполняют фистулографию.
Ультразвуковое исследование плевральных полостей проводят для определения точки безопасного и адекватного дренирования плевральной полости в случае наличия осумкований. Для окончательного установления диагноза торакальные хирурги проводят диагностическую пункцию плевральной полости. Получение гнойного содержимого позволяет считать предположительный диагноз эмпиемы плевры абсолютно достоверным. Это исследование выполняется при наличии клинических и рентгенологических признаков пиоторакса, пиопневмоторакса. Экссудат хирурги направляют на цитологическое, бактериоскопическое и бактериологическое исследование с определением чувствительности микрофлоры к антибиотикам.
Фибробронхоскопию врачи отделения торакальной хирургии проводят со следующей целью:
- Определения дренирующего бронха, если причиной эмпиемы плевры является абсцесс лёгкого;
- Исключения центрального рака лёгкого, нередко вызывающего канцероматоз плевры, переходящий в эмпиему при инфицировании экссудата;
- Исследования промывных вод бронхов для установления микробиологического агента и подбора рациональной антибактериальной терапии;
- Проведения санации трахеобронхиального дерева при наличии деструктивного процесса в лёгких.
Для диагностики и лечения эмпиемы плевры врачи отделения торакальной хирургии применяют видеоторакоскопию. Она позволяет оценить характер и распространённость гнойного процесса в лёгких и плевре, стадию воспаления, определить расположение и размеры бронхоплевральных свищей, адекватно дренировать плевральную полость под визуальным контролем.
Лечение эмпиемы плевры
При установлении диагноза эмпиемы плевры пациента госпитализируют в отделение торакальной хирургии. Пациентов с сепсисом, пиопневмотораксом, гиповолемией, дыхательной и сердечно-сосудистой сразу госпитализируют в отделение реанимации и интенсивной терапии. В лечении эмпиемы плевры торакальные хирурги используют как консервативные, так и оперативные методы, которые применяют параллельно друг другу, начиная с самого раннего этапа лечения.
Хирурги выполняют паллиативные операции (дренирование плевральной полости, видеоторакоскопическую санацию и дренирование плевральной полости), или радикальные оперативные вмешательства (плеврэктомию, декортикацию, резекцию лёгкого). Выбор операции определяется следующими показателями:
- Стадией эмпиемы плевры;
- Основным патологическим процессом в лёгком, который привёл к эмпиеме;
- Перенесенными ранее операциями на лёгком;
- Тяжестью состояния пациента.
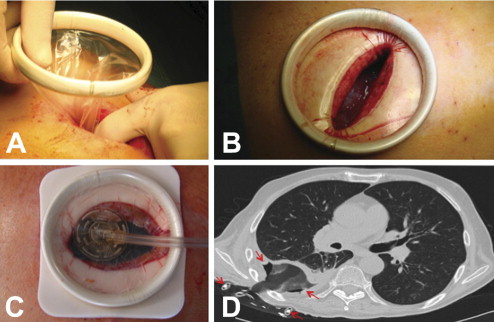
Цель лечения эмпиемы плевры – стойкая ликвидация гнойной полости в результате формирования ограниченного плевродеза (фиброторакса), который не нарушает функцию внешнего дыхания. Для этого торакальные хирурги Юсуповской больницы одновременно решают ряд тактических задач:
- Удаление гноя и санация гнойной полости;
- Расправление лёгкого;
- Подавление возбудителей инфекционного процесса;
- Коррекция нарушений равновесия внутреннего состояния организма, которые вызваны развитием гнойного воспаления;
- Лечение патологических процессов в рёбрах, грудине, лёгких, которые обусловили инфицирование плевральной полости.
Мультисистемный подход к лечению пациентов (участие в лечебном процессе торакального хирурга, врача отделения реанимации и интенсивной хирургии, терапевта, кардиолога, специалистов клиники физической реабилитации) позволяют добиться впечатляющих результатов лечения этой особо тяжёлой категории больных.
Современные подходы к диагностике и лечению перикардита
Перикардиты – это заболевания, которые развиваются вследствие инфекционного или неинфекционного воспаления висцерального и париетального листков перикарда (тканевой оболочки сердца). Они проявляются фиброзными изменениями или накоплением жидкости в полости перикарда. Болезни перикарда бывают изолированными или являются частью системного заболевания.
Перикардит проявляется следующими симптомами:
- Болью в грудной клетке;
- Шумом трения перикарда;
- Появлением или увеличением перикардиального выпота;
- Распространенной элевацией (подъёмом над изолинией на электрокардиограмме) сегмента ST и депрессией PR.
В качестве дополнительных критериев врачи отделения торакальной хирургии учитывают повышение воспалительных маркеров (С-реактивного белка, лейкоцитов, скорости оседания эритроцитов) и наличие признаков воспаления перикарда по данным компьютерной томографии, сердечной магнитно-резонансной томографии.
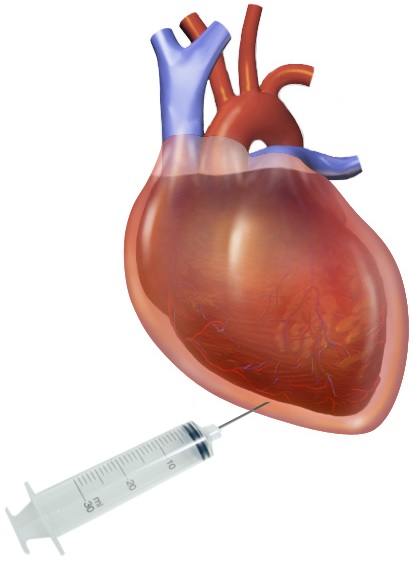
В качестве первой линии лечения острого перикардита в добавление к аспирину или другим нестероидным противовоспалительным препаратом используют колхицин. При развитии рецидивирующего перикардита в дополнение к базисной терапии аспирином, нестероидными противовоспалительными средствами и колхицином, назначают глюкокортикостероиды. Пациентам, не отвечающим на терапию кортикостероидами, назначают азатиоприн, анакинру. При неэффективности медикаментозной терапии торакальные хирурги выполняют операцию перикардиоэктомию.
В диагностике экссудативного перикардита врачи отделения торакальной хирургии используют следующие исследования:
- Эхокардиографию;
- Рентгенологическое исследование грудной клетки;
- Оценку маркеров воспаления;
- Компьютерную и магнитно-резонансную томографию.
Проводят лечение аспирином, нестероидными противовоспалительными средствами, колхицином. При наличии большого объёма выпота торакальные хирурги выполняют перикардиоцентез (пункцию перикарда).
Хирургическое лечение патологии крупных сосудов
Аневризма аорты – это локализованное выпячивание стенки аорты. Оперативное вмешательство при аневризме аорты выполняют как планово, не дожидаясь разрыва сосуда, так и по экстренным показаниям, после разрыва аорты. Операцию при формировании аневризмы восходящей аорты и её дуги торакальные хирурги выполняют, если диаметр аорты превышает 5,0 см, на нисходящей аорте 6,5 см, и аневризма увеличивается со скоростью более одного сантиметра в год. Вид оперативного вмешательства выбирают индивидуально каждому пациенту в зависимости от следующих параметров:
- Распространённости аневризмы;
- Степени вовлечённости корня аорты и аортального клапана;
- Сопутствующей патологии;
- Прогнозируемой продолжительности жизни больного;
- Желательного статуса антикоагулянтной терапии.
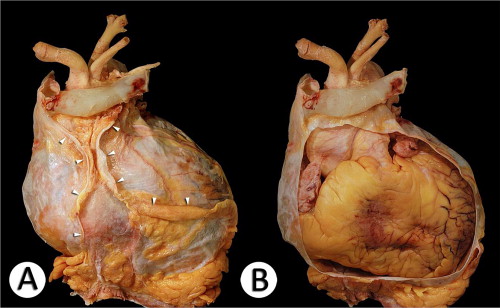
Для коррекции патологии восходящей аорты используют операции по замещению вовлечённого в аневризму сегмента аорты сосудистым протезом, а при патологических изменениях аортального клапана выполняют реимплантацию аортального клапана или используют кондуит, содержащий клапан. Протезирование нисходящей аорты проводят сосудистым протезом с использованием «сэндвич» техники», выполняют имплантацию стент-графта.
При стенозе клапана легочного ствола в месте заслонок, которые контролируют поток крови из правого желудочка в легочную артерию, имеется сужение. Сердце работает в усиленном режиме, чтобы протолкнуть кровь через узкое место. При лёгком бессимптомном течении заболевания терапия не проводится. Если стеноз умеренный, из-за риска развития сердечной недостаточности проводят операцию вульвопластику. Через сосуд верхней или нижней конечности торакальный хирург доставляет в область стеноза баллон. Затем его раздувают с помощью вводимого контрастного вещества, тем самым расширяя клапан. При неэффективности вмешательства проводят иссечение створок или замену клапана.
При врождённых пороках сердца торакальные хирурги выполняют протезирование легочного ствола. Дооперационное обследование пациентов выполняют с помощью клинических и специальных методов:
- Эхокардиографии;
- Катетеризации сердца;
- Ангиокардиографии;
- Биопсии лёгких.
На основе комплексного обследования устанавливают клинический диагноз и определяют показания к операции. Оперативные вмешательства выполняют в условиях искусственного кровообращения и гипотермии.
Для того чтобы получить консультацию торакального хирурга, пройти обследование с применением новейших диагностических методик, установить диагноз, звоните по телефону и записывайтесь на приём в удобное вам время. Врачи клиники торакальной хирургии Юсуповской больницы являются экспертами в области лечения патологии органов грудной клетки, виртуозно выполняют классические и инновационные оперативные вмешательства.
Специалисты по направлению
Наши палаты
Палата Стандартная
- Многофункциональная кровать.
- Противопролежневый матрас.
- Шкаф для одежды.
- Прикроватная тумба-трансформер.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Шкаф для хранения одежды.
- Телевизор, Wi-Fi.
- Собственная ванная комната.
- Возможно размещение с сиделкой или родственником.
Палата Делюкс
- Современная многофункциональная кровать Stryker.
- Противопролежневый матрас.
- Современное оборудование высокого уровня.
- Дизайнерский интерьер.
- Увеличенная площадь палаты.
- Прикроватная тумба-трансформер.
- Гардероб.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Смарт телевизор, Wi-Fi.
- Собственная ванная комната.
- Встроенные поручни в ванной комнате.
- Возможно размещение с сиделкой или родственником.
Палата Люкс
- Уединенная палата с дополнительной гостевой зоной, поражающая своей роскошной обстановкой.
- Современная многофункциональная кровать Stryker.
- Шторы с электроприводом зонирующие пространство.
- Противопролежневый матрас.
- Современное оборудование высокого уровня.
- Дизайнерский интерьер премиального уровня с гостевой зоной.
- Увеличенная площадь палаты.
- Прикроватная тумба-трансформер.
- Индивидуальная кнопка вызова мед-сестры.
- Климат контроль.
- 4х разовое ресторанное питание.
- Собственная гардеробная.
- Смарт телевизор, Wi-Fi.
- Собственная ванная комната с санузлом премиального класса.
- Встроенные поручни в ванной комнате.
- Возможно размещение с сиделкой или родственником.
Стоимость
Мы постоянно совершенствуемся и стараемся соответствовать вашим ожиданиям!