Заведующая отделением реабилитации, врач физической и реабилитационной медицины, врач-невролог высшей категории
Полинейропатия
Полинейропатией считается множественное поражение периферических нервов, которое проявляется параличами, нарушениями чувствительности, трофическими и вегетососудистыми расстройствами. Развивается преимущественно в дистальных отделах конечностей. Заболевание является распространенным симметричным патологическим процессом, который локализуется обычно в дистальных мышцах и постепенно распространяется проксимально.
Что такое полинейропатия?
Полинейропатия — это одно из самых опасных и тяжелых неврологических нарушений, главной характеристикой которого является поражение периферической нервной системы.
Нейропатия — это состояние организма, при котором поражены частично или полностью периферийные нервы, то есть не входящие в систему головного и спинного мозга. Основное заболевание насчитывает более нескольких десятков видов, которые квалифицируются самыми разными параметрами:
- причиной возникновения;
- симптомами болезни;
- видом поврежденного нервного отростка.
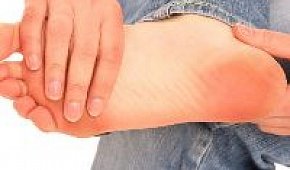
Полинейропатия характеризуется симметричными повреждениями, например в обеих стопах, а в более тяжелых ситуациях симптомы наблюдаются не только в нижних, но и в верхних конечностях. В редких случаях болезнь не имеет проявлений и внешних признаков, но быстро диагностируется с помощью аппаратных обследований и лабораторных анализов.

Существует несколько форм заболевания:
- сенсорная;
- моторная;
- сенсомоторная;
- вегетативная;
- смешанная.
Первыми симптомами нейропатии являются ощущения покалывания и онемение в какой-либо части тела, реже возникают болевые ощущения.
Причины полинейропатии
Заболевание может возникать из-за разных факторов. В большинстве случаев причиной болезни является сахарный диабет I или II типа, так как патология воздействует на работу сосудов, которые питают нервы, и вызывает нарушение обменных процессов в миелиновой оболочке нервных волокон, что приводит к их поражению. При сахарном диабете в первую очередь страдают нижние конечности.
Причиной заболевания могут быть следующие факторы:
- отягощённая наследственность;
- контакт с токсическими веществами и вредными факторами окружающей среды (низкими температурами, вибрацией);
- злоупотребление алкоголем;
- отравления;
- перенесенные инфекционные заболевания;
- злокачественные новообразования и метастазы опухолей, сдавливающие периферические нервы;
- недостаток поступления в организм микроэлементов при нарушении питания или функционирования пищеварительного тракта.
В более редких ситуациях причинами считаются:
- пожилой возраст;
- вирус иммунодефицита человека;
- СПИД;
- негативная экологическая обстановка или длительное воздействие токсинов на организм;
- алкоголизм;
- курение;
- употребление наркотических веществ;
- наследственная и генетическая предрасположенность.
Не менее важен уровень содержания витаминов группы В. Длительный дефицит, может привести к развитию полинейропатии. Так как витамины жизненно необходимы для правильного функционирования нервной системы.
Причин повреждения непосредственно нервов может быть несколько:
- плохое кровоснабжение нервов;
- аномальные деформации нервных отростков.
К развитию полинейропатии приводит длительный дефицит в организме витаминов группы В, которые жизненно необходимы для правильного функционирования нервной системы. Периферические нервы могут поражаться вследствие деформации их отростков или недостаточного кровоснабжения нервных стволов.
Причины первичной полинейропатии установить сложно, в основном это наследственная патология, вторичная развивается из-за разных факторов. В их число входит сахарный диабет, дефицит витаминов группы В, последствия серьезных травм, интоксикация химическими веществами, алкоголе-, нарко- и табакозависимость, сильное переохлаждение конечностей, нарушение гормонального фона, токсикоз беременных, системные и хронические сложные болезни почек, печени.
Мнение эксперта
Автор: Ирина Геннадьевна Смоленцева
Руководитель НПЦ «Диагностики и лечения болезни Паркинсона», профессор, доцент медицинских наук
Полинейропатия верхних и нижних конечностей — достаточно распространенное заболевание, обусловленное нарушениями функций периферической нервной системы. Заболевание классифицируется по расположению очага проявления симптомов на верхнюю и нижнюю полинейропатию и на первичную и вторичную.
Причины первичной полинейропатии установить сложно, в основном это наследственная патология, вторичная развивается из-за разных факторов. В их число входит сахарный диабет, дефицит витаминов группы В, последствия серьезных травм, интоксикация химическими веществами, алкоголе-, нарко- и табакозависимость, сильное переохлаждение конечностей, нарушение гормонального фона, токсикоз беременных, системные и хронические сложные болезни почек, печени.
Лечение полинейропатии требует комплексного подхода, тактика терапии и восстановительных процедур подбирается в соответствии с тяжестью и запущенностью заболевания, наличием побочных проявлений и сопутствующих болезней. Врачи Юсуповской клиники проведут полное обследование пациента, и на основании поставленного диагноза назначат комплексное лечение.
Первые признаки полинейропатии
Одними из самых первых признаков полинейропатии является ощущение покалывания и онемения пальцев ног, рук. Затем может проявляться болевой синдром. В большинстве случаев симптомы поднимаются от нижних конечностей вверх до голеней и коленей, а затем появляются в верхних конечностях.
Чаще всего состояние пациента характеризуется следующими признаками:
- резкими болевыми ощущениями;
- повышенной чувствительностью пораженных областей;
- жжением;
- зудом.
При этом тактильная чувствительность конечностей отсутствует. Необходимо регулярно проверять пораженные участки, так как легко можно обжечься или переохладить кожные покровы, но при этом совершенно не заметить повреждений.
Симптомы полинейропатии
Причины возникновения полинейропатии различные, симптомы в большинстве случаев схожи и не зависят от того, что вызвало заболевание. Основными признаками являются:
- слабость в верхних или нижних конечностях;
- уменьшение чувствительности, которая может усугубиться до полного исчезновения ощущений;
- отсутствие рефлекторной реакции;
- ползание мурашек;
- жжение;
- отек дистальных областей;
- дрожь в пальцах;
- неконтролируемые подергивания мышц;
- повышенная потливость, которая не зависит от окружающей среды и температуры тела;
- одышка;
- учащенное сердцебиение;
- сильные головокружения;
- отсутствие чувства равновесия;
- нарушение координации;
- замедленное заживление ран.
Выраженность симптомов у каждого пациента индивидуальная, зависит от состояния организма. Иногда заболевание развивается годами, но также может возникнуть за считанные недели.
Для моторной полинейропатии характерны следующие симптомы:
- слабость в конечностях;
- атрофия мышц;
- замедленное проявление рефлексов или полное их отсутствие;
- спазмы в мышцах.
Если болезнь долгое время не лечить и не обращать на нее внимание, то ситуация может закончиться полным или частичным параличом.
Сенсорной полинейропатии более свойственны такие признаки, как:
- потеря чувствительности в конечностях;
- ощущение вибрации;
- ухудшение восприятия перепада температур;
- беспричинный зуд;
- покалывание;
- сильное жжение.
Заболевание может развиться не только на фоне сахарного диабета, но и при таких системных заболеваниях, как злокачественные опухоли, травмы, артрит, дефицит витаминов.
Последствия полинейропатии
При нарушении функции нервов, которые регулируют работу сердца, нарушается ритм сердечной деятельности, в результате чего может внезапно наступить летальный исход. В случае выраженной мышечной слабости пациенты не могут передвигаться без посторонней помощи. При некоторых полинейропатиях (синдроме Гийена-Барре) нарушается функция нервов, которые обеспечивают движения дыхательных мышц.
Последствия полинейропатии могут быть разными. У некоторых пациентов симптомы заболевания под воздействием лекарственных препаратов подвергаются обратному развитию. У других, невзирая на своевременно начатую адекватную комплексную терапию, болезнь прогрессирует. Врачи клиники неврологи все усилия прилагают к стабилизации состояния пациента.
Виды полинейропатии
Исследователи выделяют несколько видов заболевания:
- сенсорная. Выражается в большей мере расстройством сенсорных волокон, то есть чувствительности в поврежденных конечностях, например ощущением ползания мурашек, покалывания, онемением, жжением;
- моторная. Проявляется сильной слабостью мышц, которая усугубляется вплоть до абсолютной невозможности двигать руками или ногами. Это может привести к мышечной атрофии;
- вегетативная. В отличие от других видов болезни на первом плане проявляются симптомы поражения вегетативной нервной системы: повышенная потливость, чрезмерная бледность кожных покровов, головокружение, нарушение желудочно-кишечного тракта и пищеварительной системы, запоры, учащенное сердцебиение, затрудненное дыхание. При вегето-сенсорной полинейропатии комбинируется сразу несколько видов симптомов;
- сенсомоторная. Сочетает в себе симптомы моторной и сенсорной полинейропатии. В большинстве случаев диагностируется именно эта форма;
- смешанная. Наблюдаются все симптомы приведенных выше форм.

Однако по этиологии выделяются следующие нозологические формы полинейропатии, которые не определить по фото:
- наследственная;
- паранеопластическая, которая ассоциирована со злокачественными новообразованиями в организме;
- при системных заболеваниях, таких как саркоидоз, диспротеинемия и т. д.;
- токсическая, которая возникает при алкогольной зависимости, длительном приеме лекарственных препаратов, длительном воздействии на организм любых других токсических веществ;
- при инфекционных болезнях и вакцинации, например при дифтерии, гриппе, кори, боррелиозе и т. п.;
- при метаболических расстройствах в организме, которые включают в себя диабетические, уремические отклонения, длительный дефицит витаминов;
- воспалительная;
- невоспалительная, например синдром Гийена-Барре, или хроническая воспалительная демиелинизирующая полинейропатия.
По ходу течения болезни полинейропатию разделяют на следующие категории:
- острая. Развивается за небольшой срок, то есть несколько дней или недель;
- подострая. Симптоматика нарастает у больного в течение нескольких недель, но при этом не дольше 2-х месяцев;
- хроническая. Течение заболевания происходит практически незаметно, охватывает сразу несколько месяцев или лет, при этом пострадавший не обращается к врачу и не купирует симптомы.
Неврологи во время обследования пациента анализируют, какие волокна преимущественно поражены: толстые или тонкие. Если полинейропатия сопровождается поражением тонких маломиелинизированных и немиелинизированных нервных волокон, пациентов беспокоит боль различной интенсивности. Они предъявляют жалобы на зябкость, жгучие, стреляющие боли, покалывание. При преобладании признаков поражения толстых чувствительных нервных волокон и развитии сенситивной атаксии, неврологи Юсуповской больницы проводят дифференциальный диагноз между различными видами демиелинизирующих полинейропатий.
Диагностика полинейропатии
В ряде случаев доктор при постановке диагноза опирается изначально на описание ощущений и проблемы пациентом. В редких случаях может быть назначен тест на скорость проведения нервных сигналов.
Электромиография — это способ исследования биоэлектрических потенциалов, которые возникают в скелетных мышцах человека. Стимуляционный метод позволяет выяснить скорость распространения нервных импульсов в нервной и мышечной ткани пациента.
Процедура проводится для того, чтобы выяснить причину мышечной слабости. Может проводиться на отдельных участках тела, например на седалищном или икроножном нерве, мышцах рук или предплечий. Исследование проводится квалифицированным врачом-неврологом, так как доктор должен осмотреть поврежденные конечности и проверить рефлексы.
Диагностика может быть затруднена, потому что совокупность симптомов может соответствовать множеству других разнообразных болезней. Дополнительно рекомендуется сдать комплекс лабораторных исследований:
- общий анализ крови для сравнения с эталонными показателями уровня гемоглобина, скорости свертывания, клеточного состава;
- определение уровня сахара в таких биологических жидкостях, как кровь и моча, чтобы опровергнуть или подтвердить наличие сахарного диабета;
- биохимический анализ на такие показатели, как креатинин, мочевину, общий белок, печеночные ферменты, уровень витамина В12.
Для того чтобы определить причину и изменения в организме пациента при полинейропатии врачи Юсуповской больницы проводят комплексное обследование, которое включает:
- клинический и биохимический анализы крови;
- исследование уровня глюкозы в крови натощак и после приёма пищи, гликозилированного гемоглобина;
- липидограмму;
- определение концентрации гормонов щитовидной железы, уровня различных ферментов, указывающих на обмен веществ в органах и системах;
- коагулограмму;
- уровень онкологических маркеров.
Поскольку причиной полинейропатии является дефицит витаминов группы В, определяют их концентрацию в крови. При подозрении на отравление делают токсикологические тесты. Если речь идёт о наследственных формах болезни, проводят генетическое исследование.
Лечение полинейропатии
Больному, у которого диагностировали полинейропатию верхних или нижних конечностей, необходимо подготовиться к длительному комплексному лечению, так как дело не ограничивается борьбой с симптомами, которых не видно на фото. При заболевании разрушаются нервные волокна. Чтобы их восстановить потребуется много времени и сил.
Изначально терапия начинается с воздействия на причину, вызвавшую болезнь, то есть с лечения главного заболевания или стабилизации состояния больного. Например, если причиной возникновения стал диабет, то сначала важно снизить уровень сахара в организме, а при инфекционно-аллергической причине полинейропатии следует сначала бороться с инфекцией, а лишь потом купировать симптомы.
Лечение полинейропатии врачи клиники неврологии начинают с воздействия на основную причину заболевания. Пациентам с алкогольной полинейропатией рекомендуют исключить употребление спиртных напитков. При диабетической полинейропатии эндокринологи корригируют уровень глюкозы в крови. Лечение инфекционного поражения периферических нервов проводят антибактериальными и противовирусными препаратами.
Максимально распространена при лечении полинейропатии терапия витаминами. Положительный результат дают медицинские препараты, которые улучшают микроциркуляцию крови, тем самым воздействуют на качество питания нервных волокон. В ходе лечения широко применяются физиотерапевтические методики, в том числе и электрофорез.
При реабилитации показан лечебный массаж. Он может длиться 30, 40 или 60 минут, в зависимости от тяжести проблемы и необходимости. Качественный массаж улучшает эластичность, тонус мышечных и других тканей, уменьшает напряжение, оказывает положительное воздействие на степень подвижности суставов, улучшает обменные процессы и обращение лимфы, снижает уровень стресса и повышает иммунитет.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки. При серьезных поражениях, когда полное восстановление работоспособности верхней или нижней конечности невозможно, помогут занятия с эрготерапевтом.
Пациентам с синдромом Гийена-Барре при необходимости проводить респираторную поддержку. А также следует уделить время обучению пользованию различными вспомогательными средствами.
Лечение хронической полинейропатии заключается в поддержке при ходьбе, назначении прогрессивных тренингов. Особое место при терапии занимает исключение осложнений. При помощи физиотерапевта проводятся специальные упражнения, укрепляющие мышцы и исключающие перенапряжение. Дополнительно применяются такие методы терапии, как:
- ручная;
- изокинетическая;
- изотоническая;
- изометрическая.
При деятельной терапии необходимо научиться правильному использованию вспомогательных средств, в том числе и протезов, компенсирующих слабую работу мышц. Также терапевт обучает правильному поведению в домашних условиях, что уменьшает риск падения и получения бытовых травм и позволяет безопасно справляться с повседневными делами.
Учитывая, что полинейропатия часто является клиническим проявлением патологии внутренних органов и развивается под воздействием различных провоцирующих факторов, пациентов клиники неврологии консультируют смежные специалисты – генетик, токсиколог, нефролог, гастроэнтеролог, эндокринолог. Мультидисциплинарный подход к лечению пациентов, страдающих полинейропатией, позволяет улучшить качество их жизни.
Специалисты клиники реабилитации для восстановления нервных функций применяют различные виды лечебного массажа, оказывающего следующее действие:
- улучшение эластичности, тонуса мышечных тканей;
- уменьшение напряжения;
- увеличение степени подвижности суставов;
- улучшение обменных процессов и обращения лимфы;
- снижение уровня стресса;
- повышение иммунитета.
Хорошим эффектом обладают физиотерапевтические методы. Они улучшают микроциркуляцию, уменьшают болевой синдром, восстанавливают мышечные клетки.
Этиологическое и патогенетическое лечение полинейропатии
Лечение полинейропатии врачи клиники неврологии начинают с воздействия на основную причину заболевания. В случаях алкогольной полинейропатии исключают приём алкоголя. При диабетической полинейропатии эндокринологи нормализуют уровень глюкозы в крови. Для лечения инфекционного поражения периферических нервов назначают пациентам антибактериальные и противовирусные препараты.
Главную роль в патогенетическом лечении полинейропатии играют метаболические средства и лекарственные препараты, которые влияют на обмен веществ. Они, помимо основного, метаболического, эффекта, оказывают следующее действие:
- улучшают восстановление нервной ткани;
- являются антиоксидантами;
- улучшают снабжение кислородом и питательными веществами повреждённых тканей.
Препаратами выбора в лечении полинейропатии являются:
- препараты альфа-липевой кислоты;
- церебролизин;
- актовегин;
- мексидол;
- инстенон;
- цитохром С;
- пантотенат кальция.
Индивидуальный подход к выбору препаратов и их доз, длительные курсы медикаментозной терапии, применение современных лекарств, позволяет врачам клиники неврологии Юсуповской больницы добиваться максимального терапевтического эффекта в лечении различных форм полинейропатии. При диабетической полинейропатии более эффективными являются препараты альфа- липоевой кислоты (тиогамма). Актовегин назначают для лечения повреждения периферических нервов при облитерирующих заболеваниях нижних конечностей.
Неотъемлемым составляющим комплексного лечения полинейропатий являются витамины группы В. Они способствуют восстановлению миелиновой оболочки периферических нервов, ускоряют передачу импульсов нервам. Витамин В1 уменьшает выраженность болей, витамин В6 улучшает нервно-мышечную проводимость и обладает антиоксидантной активностью. Витамин В12 принимает участие в синтезе миелина и восстановлении повреждённых нервных волокон. Он оказывает обезболивающее действие и нормализует периневральный кровоток. Современными комплексными витаминными препаратами, которые неврологи назначают при полинейропатии, является мильгамма, нейромультивит.
Идентичным эффектом обладают инъекционные формы лекарственных средств этой группы:
- нейромидин;
- амиридин;
- акcaмoн;
- ипидакрин.
Неврологи Юсуповской больницы используют весь арсенал современных лекарственных препаратов, которыми вооружена современная медицина. При комплексном применении они эффективно воздействуют на механизмы развития полинейропатии.
Симптоматическая терапия полинейропатии
Болевой синдром является неотъемлемым признаком полинейропатии. Нестероидные противовоспалительные препараты и анальгетики существенно не уменьшают боль. Более эффективным средством, купирующим болевой синдром, являются опиоидные анальгетики трамадол и оксикодон. Для местного обезболивания применяют местные анестетики (версатис, лидокаин), препараты раздражающего действия (капсаицин).
Кроме медикаментозных методов лечения, реабилитологи применяют инновационные методики восстановительной терапии. Персонал клиники неврологии профессионально выполняет все манипуляции, внимательно относится к пожеланиям пациентов.
Ведущим фактором в снижении качества жизни пациентов, страдающих полинейропатией, который приводит к нарушениям сна, тревоге, депрессивным состояниям и социальной дезадаптации является болевой синдром. Неврологи Юсуповской больницы купируют его параллельно с проведением патогенетической терапии. Обезболивающим эффектом обладают опиоидные анальгетики, антиконвульсанты и местные анестетики. Неопиоидные анальгетики и нестероидные противовоспалительные средства неэффективны в лечении болей при полинейропатии. По этой причине врачи клиники неврологии их не применяют. Выраженность болевого синдрома при полинейропатии уменьшается после введения ботулотоксина типа А.
Прогноз полинейропатии
Заболевание очень опасно для здоровья человека. Так как само по себе оно никогда не проходит и требует длительного лечения, реабилитации. В том случае, если позволить болезни развиваться, то последствия будут достаточно тяжелыми.
Длительная мышечная слабость быстро приводит к уменьшению тонуса мускулатуры, а затем и к полной атрофии мышц. В свою очередь это опасно риском возникновения язв.
При длительном игнорировании болезни полинейропатия может завершиться полным параличом конечностей или дыхательной системы. Прогрессирующее заболевание доставляет пострадавшему массу неудобств, принуждая менять привычный образ жизни, так как люди теряют способность самостоятельно передвигаться и обслуживать себя в быту.
Профилактика полинейропатии
Для профилактики полинейропатии верхних конечностей следует категорически отказаться от употребления алкогольных напитков, курения, наркотических веществ, регулярно контролировать уровень глюкозы, даже при отсутствии диабета. Выполняя работы с потенциально опасными и токсичными веществами, следует использовать средства индивидуальной защиты, чтобы уберечь организм от пагубного воздействия токсинов.
В целях профилактики после выздоровления и купирования симптомов заболевания рекомендуется:
- обувать свободную обувь, которая не пережимает стопы и не изменяет правильный кровоток;
- не совершать пешие прогулки на длительные дистанции;
- не стоять на одном месте долгое время без смены положения;
- мыть ноги и руки в прохладной воде, чтобы обеспечивать больший прилив крови к дистальным областям.
Не стоит игнорировать лечебную физкультуру, необходимую для того, чтобы мышцы тела находились всегда в тонусе. Регулярные физические упражнения помогут избежать атрофии мышц и укрепят тело, вернув силу и гибкость.
Стоит помнить, что предотвратить развитие полинейропатии невозможно. Можно свести риск возникновения к минимуму, используя банальные меры предосторожности. То есть при работе с токсичными веществами использовать соответствующую защиту, чтобы исключить поражение, лекарственные медикаменты принимать только после назначения врача и не заниматься самолечением, а любые инфекционные заболевания вовремя лечить и держать под контролем, не пуская на самотек. Благодаря сбалансированной диете, богатой витаминами, регулярной физической активности и полному отказу от алкоголя можно значительно снизить опасность заболевания и продлить годы жизни.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Профильные специалисты
Неврология, прайс цен
Консультация заведующего отделением неврологии, первичная 6 050 руб.
Консультация заведующего отделением неврологии, повторная 5 170 руб.
Электроэнцефалография (ЭЭГ) с депривацией сна 72 360 руб.
Электронейромиография стимуляционная одного нерва сенсорные волокна 1 790 руб.
Полисомнография ночная стандартная (11 ЭЭГ-каналов) 27 770 руб.
Полисомнография ночная расширенная (32 ЭЭГ) 31 540 руб.
Электронейромиография лицевого нерва 8 680 руб.
Электронейромиография игольчатая 8 680 руб.
ТАР-ТЕСТ (Люмбальная пункция) от 25 240 руб.
Комплексная программа Диагностика и лечение миастении 53 130 руб.
Программа Лечение лицевой боли 65 270 руб.
Диагностика полинейропатии, экспресс-скрининг 35 650 руб.
Консультация ведущего специалиста отделения неврологии, первичная 5 500 руб.
Консультация ведущего специалиста отделения неврологии, повторная 4 620 руб.
Электронейромиография стимуляционная одного нерва двигательные Н-ответ 2 620 руб.
Электронейромиография стимуляционная одного нерва двигательные F-ответ 2 620 руб.
Электронейромиография стимуляционная одного нерва двигательные волокна 2 310 руб.
Электромиография игольчатами электродами (одна мышца) 8 860 руб.